Die Diabetische Makroangiopathie ist eine Folgeerkrankung, die sich bei Menschen mit Diabetes mellitus zeigt (= Sekundärerkrankung). Hauptsächlich ist der Diabetiker vom Typ 2 betroffen.
Bei der Makroangiopathie sind die großen und mittleren Blutgefäße des Organismus durch arteriosklerotische Veränderungen geschädigt, wodurch lebensbedrohliche Situationen entstehen können. Nicht immer tritt die Makroangiopathie erst im späteren Verlauf eines Diabetes auf, die Anzeichen lassen sich auch bereits im subklinischen Stadium (bevor sichere Zeichen für die Zuckerkrankheit zu sehen sind) feststellen.
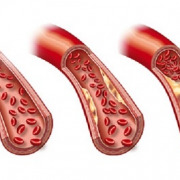
Neben einem andauernd erhöhten Blutzucker fördern vor allem Cholesterin, falsche Ernährungsgewohnheiten, ein erhöhter Blutdruck, Adipositas und der Genuss von Nikotin die Ablagerungen in den Gefäßen. Sie sind eine Folge des metabolischen Syndroms. Die gebildeten Plaques setzen sich aus den übermäßigen Komponenten (Zucker, Cholesterin, Fett) zusammen und verengen das Gefäß. Hierdurch verlangsamt sich der Blutfluss, die Versorgung mit lebensnotwendigen Nährstoffen und Sauerstoff ist reduziert, was zu Störungen an Geweben und Organen führt.
Die sich aus einer diabetischen Makroangiopathie entwickelnden Erkrankungen sind begünstigen einen Herzinfarkt, Schlaganfall, die periphere arterielle Verschlusskrankheit (pAVK) an den Beinen sowie die koronare Herzkrankheit (KHK).
Die KHK gilt als führende Todesursache eines Diabetes. Hierbei erhält der Herzmuskel nicht mehr ausreichend Sauerstoff und stirbt ab. Die für eine KHK typischen Symptome einer Angina pectoris fehlen meist beim Diabetiker (= stumme Myokardischämie), die Störung gilt aber unverändert als Vorbote eines Herzinfarktes.
Bei gut zwölf Prozent aller Diabetiker lassen sich zerebrale Durchblutungsstörungen (im Gehirn) nachweisen. Hier drohen Hirninfarkte in Form einer TIA (transischämische Attacke) oder eines Schlaganfalls.
Im Bereich der Beine zeigt sich das klassische Bild der pAVK. Das Gehen ist erschwert, schmerzhaft und mühsam. Kennzeichen sind häufiges Stehenbleiben und Laufen nur kurzer Distanzen (Schaufenstergang = Claudicatio intermittens). Im Verlauf kommt es zu weiteren Einschränkungen der Durchblutung mit abgeschwächtem Puls, kalten und weißen Beinen, Verlust von Muskelmasse und Sensibilitätsstörungen bis hin zur Taubheit. Zuletzt wird das Gewebe durch die Mangelversorgung geschädigt, es drohen Ulcus cruris und der Verlust der betroffenen Region.
Die verschiedenen Störungen lassen sich durch eine ausgedehnte Diagnostik rasch erkennen, jedoch meist in ihrer Symptomatik nur lindern und nicht aufhalten.
Neben Anamnese und Inspektion wird vor allem das Blutbild ausgewertet (Blutzucker, Enzyme, Entzündungswerte). Der gestörte Blutfluss lässt sich anhand einer Szintigraphie darstellen, zum Teil können auch im Rahmen einer Herzkatheteruntersuchung Plaques beseitigt werden. Die Sonographie stellt die Beschaffenheit von Organen und Gefäßen dar (z.B. Ultraschall der Karotiden). Daneben werden auch der Blutdruck und die Hirndurchblutung kontrolliert.
Die wichtigste Diabetes Therapie zur Vermeidung oder Verzögerung von Makroangiopathien ist ein gut eingestellter Blutzucker.
Daneben kann eine ausgewogene, gesunde, fett- und kohlenhydratreduzierte Ernährung die Bildung von Plaques vermeiden bzw. verlangsamen. Auch die Reduktion des Körpergewichts dient der Behandlung.
Durch Lösen von Plaques (medikamentös oder operativ), Gefäßprothesen oder den Einsatz eines Stents kann die Zirkulation auch peripherer Körperregionen aufrecht erhalten werden. Die Regulierung des Blutdrucks ist ebenfalls wichtig.
Hautveränderungen (Diabetischer Fuss) und weitere Gewebeveränderungen bedürfen weiterer Maßnahmen.
Übrigens: Wenn Sie solche Informationen interessieren, dann fordern Sie unbedingt meinen kostenlosen Diabetes-Newsletter dazu an:
Beitragsbild: fotolia.com – axel_kock
Dieser Beitrag wurde am 23.04.2022 erstellt.